康复治疗师正给贾萍的右臂做康复锻炼,病床上的贾萍微微地挥动下左手。
“怎么了?”治疗师问。
“疼?疼也忍着点。”贾萍的姐姐贾琴“读出”了妹妹的意思,细声安抚。
76岁的贾萍是山东济南人。今年春节,她在杭州旅行期间突发脑溢血,在当地初步抢救成功后,家人便将她带回了济南,于3月22日入住山东大学齐鲁医院。从此,贾萍便开始了周而复始的转院生涯:从齐鲁医院到山东省立第三医院,再到济南某综合性三甲医院,每家医院的住院时间均为20天左右。5月31日,记者在病房见到贾萍时,是她转回山东省立第三医院的第四天。
家人都不忍心贾萍这样折腾,但女儿齐倩从医生那里得到的解释是,“医保政策有规定,像她母亲这样的患者,原则上,单次住院时间不能超过20天。”
“每个医院都说是医保政策有规定,但我咨询医保部门,对方又说没有相关规定,我们也不知道该怎么办,只能来回转院。”齐倩说。
贾萍的遭遇并不是孤例。近日,央广网记者在济南多家综合性三甲医院调查发现,这些医院康复科的患者普遍面临住院天数的限制,单次住院时间在15天至20天。很多患者和家属不得不在各家医院之间转院,身心俱疲。
“国家医保部门从未出台‘单次住院不超过15天’之类的限制性规定。”4月11日,在国家医保局2024年上半年例行新闻发布会上,国家医保局医药服务管理司司长黄心宇说,对少数医疗机构将医保支付标准的“均值”变“限额”,以“医保额度到了”的理由强行要求患者出院、转院或自费住院的情况,他们坚决反对并欢迎群众向当地医保部门反映,也可以直接向国家医保局反映。
在原山东省社保局副局长、山东省医保研究会秘书长仇振华看来,现在医疗机构和医保部门都不愿承认患者被动出院和转院,这个现象在全国确实普遍存在,越是大病,矛盾越突出。
被“限制”住院天数的重病患者
起初,贾萍在齐鲁医院治疗十几天后已有轻微意识,眼睛刚能睁开,病情仍旧很严重,但被医院催促转院。
贾琴从陪同转院的亲属那里得知,当时,她妹妹被切开气管,身上还插着鼻饲管、导尿管,就被人从病床抬到担架送上救护车。刚下救护车,妹妹就出现呕吐反应,切开的气管也被痰堵住,憋得满脸通红。
病床上的贾萍(央广网发 受访者供图)
“我护理过这种病人,这样折腾很容易出意外。”在医护岗位上工作了30余年的贾琴说,当时妹妹幸亏转到了附近一家医院,不然真可能危及生命。
孙强父亲生命的最后时光在不断转院中度过。去年4月,他的父亲突发中风,在济南市某三甲医院治疗14天后,病情暂时稳定,仍需要做康复治疗,但医生通知他要转院。
孙强说,当时他觉得父亲不适合转院,便想办法找主治医生说情。最后的解决办法是,他先给父亲办一次出院,在急诊病房过渡半天再办住院,这样他的父亲得以不用转院,只是在同一科室换了一张病床。但是,在那里又住满15天后,他只能给父亲转院。最后,父亲在那家医院病逝。
“每次住院超过一周时间,我就开始犯愁,我心里就想又要转院了,万一找不到医院怎么办?”李秀华说,住到第十五六天时是她最焦虑的时候,因为她永远不知道医护人员口中的“尽量安排”是多久。
李秀华的女儿今年28岁,做过一次甲状腺肿瘤手术后,在医院住了5天就出院了。回家没几天,女儿就开始发高烧,病情急剧恶化,最终导致四肢瘫痪,不省人事。
6个月以来,李秀华始终没有放弃让女儿苏醒的希望。为了让女儿能在有高压氧设备的医院治疗,她带着女儿在济南4家三甲医院之间周转。如今,她已经记不清转了多少次院,她只知道,每家医院的住院时间不能超过20天。
“那种不确定感最折磨人。”李秀华说,她照顾孩子很累,平时睡觉就少,这都不是问题,但转院的事情让她每天都放不下。有时她找不到医院,看到医生,自己都觉得不好意思。她理解医生的难处,也知道不是医生想让她们转院。
“我实在想不通,拿钱看病,又不拖欠病款,住院怎么就如此难?”李秀华说。
护工李兰见过很多像李秀华这样的家属。她在济南做护工五六年,在七八家三甲、二甲医院护理过泌尿科、神经内科、外科、肿瘤科等科室的重症患者。据她观察,每家医院对患者住院时间的规定一般都是15天至20天。
“一般病人住到两周左右,医护人员就会提醒家属找医院,越临近20天,催促就越频繁。”李兰说,一些长期住院的患者家属都知道这个“潜规则”,有人不等医生催促,他们就提前找医院。
李兰记得,有次她在病房里看到一名医护人员询问患者家属的转院时间,家属对医护人员说孩子已经去找医院了,但还没找到。“我听到医护人员对患者家属说,我不是问你找没找到医院,是问你什么时候转院。”
“你去哪个医院住院都是这样,一般最长让你住3周时间,但患者可以转院,过十几天之后再回来住院。”山东大学齐鲁医保办的工作人员说。
医生的困境
刘婷至少陪丈夫转过8次医院了。
去年6月,她的丈夫在一次意外事故中重度脑损伤。刘婷介绍,手术后,她的丈夫在山东省千佛山医院的重症监护室住了53天,转到普通病房后医生便建议他们转院。但是,考虑到丈夫的病情,她想让丈夫在这家医院继续住院治疗。最终,她与医生商议:先自费住院15天,之后再用医保住院,这才得以暂时不用转院。
记者在济南数家三甲医院走访时,多名患者家属表示,医院一般不会限制急性治疗期患者的住院时间,一旦患者进入康复治疗期,转到康复科住院,就会普遍面临单次住院时间15天至20天的限制,除非患者没有参加医保或由第三方支付医疗费用。

从千佛山医院出院后,刘婷带着丈夫开始了漫长的转院生涯(央广网发 张胜坡摄)
从千佛山医院出院后,她带着丈夫开始漫长的转院生涯。“我们就在3家医院之间来回转院,每个三甲医院的康复科最多住20天,在二甲医院就可以住30天。”刘婷说,她问过医生为何有这种时间限制,医生模糊地说跟医保报销政策有关,如果患者住院时间太长,就会超过医保报销限额,超出部分则需要由医生支付。
济南市多个三甲医院的医生告诉记者,家属们所说的“医保报销政策”是指国家医保局在全国正在推行的“DRG付费”,即按“疾病诊断相关分组”付费。
贾萍所住的济南某三甲医院的重症康复科医生表示,患者“定期”转院要求与DRG付费有关。“根据DRG付费政策,相当于单病种付费,要求一种病只能花如此多的钱,我们计算出患者的日均费用后,就知道一个患者大概能住多少天。比如,按DRG付费政策一个病能花1万元,快到1万元的时候,就得提醒患者出院。”面对贾琴的询问,这名医生说。
山东省千佛山医院医保办工作人员表示,严格来说,医保局的确没有限制患者住院天数,但DRG付费是按病种付费,患者住院久了,患者报销费用就高。病人付完自费部分后,医院把医保报销的部分上报医保局审核,审核完才给钱。为了控费,超出费用医保局很可能就不给报销。“这就像别人给你100元上饭店吃饭,说你可以随便吃,怎么可能?”
记者获取的一份山东某省级三甲医院医保办下发的《关于适应DRG付费模式,进一步规范医疗行为的通知》(以下简称“通知”)显示,2021年10月份,济南市医保局正式启动DRG付费,当年10月1日以后入院的济南市职工与居民参保人的住院费用、单病种(按病种治疗方式),正式纳入DRG付费。
该通知提示医生:“要严格入出院管理,严格掌握入院标准,不推诿、拒收参保人员,不诱导参保病人住院,不以各种借口要求参保人员提前或延迟出院。禁止费用比较高的病人出院再入院,否则会被判定为分解住院;避免使用价格昂贵的药品及耗材,导致病种超标扣款。”
“从模拟付费情况可以看出,DRG付费对我们是有利的,只要大家共同努力,控药、降耗、降低平均住院日,合理检查,规范医疗行为,强化病案首页质量控制,盈利的潜在空间是很乐观的。”上述通知称。
该医院医生王昆对记者表示,“平均住院日”“床位周转率”是医院的考核指标,对于医院来说,患者的住院天数越低,床位周转率就越高,单个床位的收入就越高。但是,还是DRG付费对医生收入影响更大。
“对于医生来说,始终是罚比奖多。”王昆说,他没有因DRG付费被处罚过。但他听说,在刚实施DRG付费的时候,他所在医院的某个科室一个月被扣了6万多元,分摊到每个医生身上就是1万元左右,甚至有医生整月奖金被扣光,而奖金能占到一个普通医生月收入的一半。
另一家济南某三甲医院的工作人员表示,医生也没办法,就是这样要求的,一般康复科只能住15天,最多不能超过20天。如果患者逾期不转院,就会扣所住科室的奖金。“罚得挺厉害,去年我们医院的三个科室因此被罚款。”
DRG付费实施之后
在医护岗位上工作一辈子的贾琴,一直对妹妹反复转院的事情耿耿于怀。为此,她数次致电济南市医保局、济南市卫健委和市政热线要一个解释。
贾琴说,有次,济南市卫健委医政医管处的一位工作人员告诉她,卫健部门从来没有要求医院限制过患者住院天数。“医院可能有他们自己的想法,如果遇到医院赶病人走的情况,可以留下证据举报。”
“我没有举报过医生,觉得这不是医生的责任,而且妹妹毕竟还要在那几家医院周转,得罪谁都不好。”她说。
在很多患者家属看来,“有得转”总比“没得住”要好。李秀华和刘婷都知道,亲人的苏醒遥遥无期,但都不愿放弃。刘婷觉得,现在这种状况,多数患者相当于在互换床位,如果所有康复患者都在康复后再出院,等待住院的患者就没有床位,这会导致好医院排不上队,差的医院又没人去。

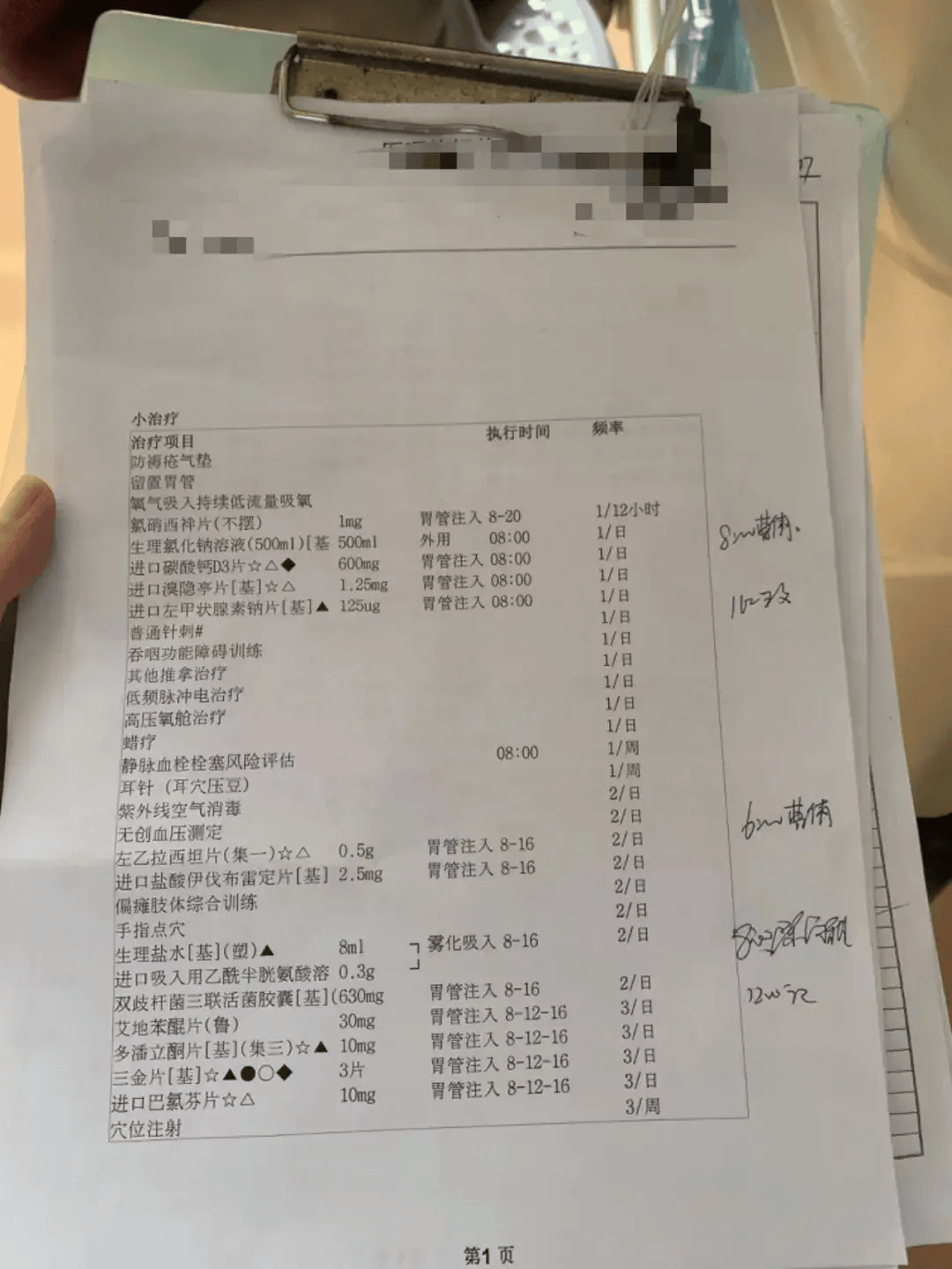
李秀华女儿的医嘱执行单(央广网发 张胜坡摄)
今年4月10日,国家医保局公众号刊发《医保支付方式改革,如何影响看病就医?》文章称,为了科学地配置医疗资源、规范医疗行为,近年来,国家医保局吸收国际经验,持续深化医保支付方式改革,改革的重点,就是将过去医保基金向医疗机构“按项目付费”为主,改革为“按病种付费”为主。换言之,就是将过去的“为治疗过程”付费,改革为“为治疗结果”付费,采取DRG方式付费就是其中的一个重要模式。到2023年底,全国超九成医保统筹地区已经开展DRG/DIP(DIP即按病种分值付费)支付方式改革,改革地区住院医保基金“按项目付费”占比下降到四分之一左右。
该文章进一步解释,改革的基本原理是,根据住院患者的疾病诊断、合并症、并发症、治疗方式等因素,将临床特征和医疗资源消耗情况相似的患者分为同一组。对同组患者,确定相似的费用标准,由医保部门“打包”支付给医疗机构。
孙强认为,DRG付费具有合理性,但在执行过程中,应该增加一些人性化的考量。比如,对于一些不适合出院或转院的患者,是不是有透明公开的渠道让他们正常住院。
“我们理解医保控费的政策初衷,但这种‘一刀切’做法,最大的受害者是真正需要住院治疗的患者。”刘婷说,除了联系医院、转院过程中的身心消耗,以及120救护车的费用外,她的丈夫每次住院后都得重新再做一些检查,这也增加患者家属的医疗负担。
在山东某省级三甲医院呼吸内科主任医师吴鹏看来,按照目前公立医院的运行机制,医疗费用的持续增长是现实存在的。去年他们医院曾发文强调,要加强医疗费用增长情况监测,从原则上来说,医疗费用增幅控制在10%以内。而DRG政策本质上是按病种付费,让医院之间有竞价,从而降低医疗费用,节约医保资金。
“理想状态下,DRG付费能促进医院之间的良性竞争。同样一种病,A医院一个月能治好,B医院就需要三个月,B医院就要解释原因,因为医院水平差,还是你压床不让人走?”吴鹏说,一个病人需要花多少钱,医生有相当大的决定权,不从医生层面进行规范,不可能控制住医疗费用的持续增长。
他坦言,实践中,每个科室都可能会遇到DRG费用超标的患者,最终肯定是医生承担超支费用。目前,DRG政策的实施不可避免地造成一些科室推诿病人的情况。比如,有些科室更倾向于收治病情较轻的患者,因为这样可以多挣钱,趋利避害,是一种本能反应。
吴鹏说,医院的医保办虽然三令五申不允许推诿病人,严禁以医疗费用超支为由将未达到出院标准的参保人办理出院手续,但是,这类矛盾还是很突出。
“医保局也有难处,想尽量用最少的钱办最好的事,让群众满意。但是,好比一场牌局,四个人都想赢,这可能吗?医保局、医院、医生、患者就是这四个人。”吴鹏说。
他觉得,总体来看,DRG付费是利大于弊。但在实施过程中,肯定有部分人利益受损,对于那些需要长期住院治疗的患者,医保局应该单独出台政策。
可作为深化医改的突破口
近日,在济南某三甲医院医务处工作的朋友告诉贾琴,医院确实没有明文规定限制患者住院天数,但这个“规定”是自发形成的。“哪个部门都不会承认这个‘规定’,大家都在‘踢皮球’。”
6月14日,记者以患者家属名义咨询了山东省立第三医院、山东大学齐鲁医院、山东省千佛山医院,相关工作人员均表示,医保政策虽未直接限制患者住院天数,但医院考虑到DRG付费的政策,一般都不会让患者住太久。
山东省千佛山医院医保办一位工作人员表示,实践中,患者家属可以跟医生商量,如果医生认为可以从其他地方“匀一匀(费用)指标”,也可以让个别患者多住几天。而且,如果一位危重病人确实达不到出院条件,医院也不会强制患者出院。“主要还是看医生把握,医院该承担部分费用时也会承担,如果医院承担很多病人,就要关门了。”
“医保局确实没有出台过限制患者住院天数的文件,但根据DRG付费的政策,如果患者长期住院,超过了DRG费用线,就会扣医生的钱,我们怎么办?”济南某三甲医院一位肠胃外科医生说。
对部分患者遭遇被限制住院天数的情况,仇振华表示,这类现象是客观存在的,医保部门不能止步于“没有出台过相关规定”。
仇振华表示,医保支付方式改革的大方向没错,目前DRG付费的设计理念和具体内容与我国的医疗现实确实有不吻合的地方,一些政策规定还需要与时俱进。因为那些重症患者频繁在几家医院之间转院,显然不是医保部门想看到的结果。而且医保并没有少花钱,一些患者却在来回折腾。“这不是单纯的医保支付方式改革造成的问题,也非医保部门独自所能解决的问题。”
在他看来,目前,三级医院、二级医院和社区医院的联动还是不理想。要解决这个问题,不仅需要医保支付方式的改革,医共体的建设和分级诊疗都要跟上。这也需要医保部门和卫健部门向公众解释清楚这个问题,提出明确的解决方案。

2021年11月19日,国家医疗保障局印发《DRG/DIP支付方式改革三年行动计划》(图片来源:中国政府网)
中国医药卫生文化协会医联体医保支付研究中心研究员仲崇明介绍,2021年,国家医保局曾制定了《DRG/DIP支付方式改革三年行动计划》,提出从2022年到2024年,全面完成DRG/DIP付费方式改革任务,到2024年底,全国所有统筹地区全部开展DRG/DIP付费方式改革工作。
“从现在形势来看,这层窗户纸是该捅破的时候了。”仲崇明说,对于重症康复患者来说,目前的政策设计下,医保基金、患者自付都花费不少钱,但医保患者获益、体验又不好,这违背了“管用高效”的原则。
仲崇明认为,患者被限制住院天数的现象看似只涉及一小部分患者,但并不妨碍它成为我们深化医改的一个突破口。比如,医疗机构可以借此推动检查结果互认,建立患者健康档案制度,推动分级诊疗建设等。医保部门则可以深化医保支付方式改革,推动DRG与适合康复治疗的医保支付方式相衔接。
仲崇明以江苏徐州的医改经验为例,介绍了医保政策如何更好保障重症康复患者权益的可能性。他介绍,近十年来,徐州市一直在探索康复治疗患者支付方式改革,对脑外伤、脑卒中和脊髓损伤等部分病种探索实行康复医疗按疗效价值付费的支付方式,将患者的功能状态作为康复病例分期的主要依据,并根据患者医疗、康复、护理等不同需求,将康复医疗过程分为五个阶段,每个阶段都明确治疗标准,并且根据消耗医疗资源的情况,判断按病种收付费为主还是按床日收付费为主。各临床分期之间康复治疗转诊阶段不视作分解住院,也不限制患者出入院。
“不管干什么事,都不要出现‘一刀切’的情况,好政策要能灵活应对各种情况。”吴鹏说。
(文中贾萍、贾琴、齐倩、孙强、李秀华、李兰、刘婷、王昆、吴鹏均为化名)










发表评论
2024-06-19 02:03:23回复
2024-06-19 01:33:48回复
2024-06-19 01:13:24回复
2024-06-19 06:19:18回复
2024-06-19 07:43:24回复
2024-06-19 02:29:14回复
2024-06-18 18:29:25回复
2024-06-18 23:15:49回复
2024-06-19 06:28:04回复
2024-06-19 06:11:59回复
所以就牺牲医生或者患者,尤其是患者!
2024-06-18 14:55:17回复
2024-06-18 23:39:30回复
2024-06-19 11:19:26回复
2024-06-19 04:11:02回复
2024-06-18 17:38:54回复